
近年、日本では生活習慣の欧米化や高齢化により、心不全患者が増えています。今後もさらなる増加が予想されており、心不全患者の「受け皿」が課題となっています。
このような背景から、2024年度診療報酬改訂では、重症心不全患者への在宅での静注強心薬や麻薬の使用に関する項目が新設されました。心不全患者の在宅医療へのニーズはますます増えていくことでしょう。
今回は、福岡ハートネット病院の地域連携支援部部長である大森崇史先生にお話を伺いました。大森先生は2022年に福岡ハートネット病院にて在宅診療部門を立ち上げました。現在、在宅診療など手厚いケアが必要な心不全患者に対して新しい試みをはじめています。
大森先生のこれまでのキャリアやそこから得た学び、今後の展望について教えていただきました。
福岡ハートネット病院 地域連携支援部部長
大森 崇史 先生
2012年山口大学医学部卒業。社会保険徳山中央病院初期研修医、飯塚病院総合診療科・循環器内科後期研修医を経て、連携医療・緩和ケア科・心不全ケア科として勤務。飯塚病院ハートサポートチームの創設、心不全緩和ケアトレーニングコースHEPTの運営など心不全緩和ケアの普及・啓発・実践に取り組む。2022年に九州大学大学院医学系学府医療経営管理学専攻を修了。Medical Neighborhoodに関する研究に取り組む。同年より福岡ハートネット病院に勤務し、在宅医療部門の立ち上げを行っている。
循環器医としてもっと深く高齢者を診るために
—最初に、これまでのキャリアについて教えてください。
出身は福岡県の北九州で、大学は山口大学医学部に進学しました。
将来は循環器内科医として、地元にある小倉記念病院で働くことに憧れていたので、学生時代は約半年間学生研究員として在籍した経験もあります。その病院は日本でも有数の心臓カテーテル治療の実績があり、循環器・心不全領域は学問としても、とても魅力的でした。
卒業後の初期臨床研修先は山口県東部にある徳山中央病院にて行いました。山口県内で心臓カテーテル治療件数が年間500件超と一番多かったことや、高次救急病院として多くの救急症例を経験できることが希望した理由です。
実際に、多くの救急症例やカテーテル手技を勉強できたと同時に、高齢化の影響で、multi-morbidity(マルチモビディティ)*な方の診療を多く経験しました。高血圧だけでなく、腰痛や糖尿病、認知症などの疾患をもち、介護問題といった社会背景を抱えているような患者さんも珍しくありません。
心臓だけ治療しても、患者さんは元気にならない、治せない……という思いに駆られました。“全身”を診れるようになるために、総合診療を学ぼうと考え、初期臨床研修修了後に福岡県にある飯塚病院 総合診療科で1年間後期研修医として勤務。その後、同院の循環器内科で専門研修を行い、総合内科専門医・循環器専門医を取得しました。
multi-morbidity(マルチモビディティ)*:2種類以上の疾患が同時に併存し、診療の中心となる疾患の判断が難しい状態を指す。
「患者さんの悩み」に向き合う
ー大森先生は、九州でも先駆けて、飯塚病院でハートサポートチームを設立されていますね。
当時すでに、心不全に対する多職種介入の有用性については、2010年代から国際的な報告がありました。しかし、実際は経営的、人員的に余裕のある病院でしか実現が難しい状況でした。
私は本来、心臓だけといった1つの道を極めるタイプではなく、さまざまなことに「気になる」性格で。そのため、心臓に限らず、腰痛や社会的背景といった患者さんの“悩み”に首を突っ込みたいタイプなんですよね。
そのため、治療よりも患者さんのQOL——「患者さんがどう過ごしたいか、何に困っていて、どういった苦痛緩和が必要か」という視点での介入に関心がありました。その後、指導医や病院の支援もあり、心不全患者の教育・緩和ケア・退院支援などを包括的に行う多職種チーム、ハートサポートチームの立ち上げに関わることができたんです。
ちょうどその頃、緩和ケア診療加算に末期心不全が加わるなど、社会全体としても循環器の緩和ケアに焦点が当たりはじめたタイミングでした。
自身の総合診療と循環器の専門性の強みと興味関心を活かすことができ、社会全体でも課題とされている「循環器領域の緩和ケア」をライフワークにしようと決断しました。

治療と意思決定の狭間でギャップに苦悩
—在宅医療に取り組まれるきっかけはなんだったのでしょうか?
そうですね。心不全の患者さんの急性期から末期までを担いたいという思いから、リハビリや緩和ケア、そして在宅医療にも関心を持つようになりました。
とくに緩和ケアに興味を持ったのは、循環器内科として勤務している時に「自分のしたい治療と周囲とのギャップを感じた」ことがきっかけでした。
当時、救急外来に100歳近い患者さんが心筋梗塞で運ばれてきたときです。私は循環器医として、カテーテル治療を求められましたが、明らかに老衰に近いというケースがありました。
治療をすれば、一時的に延命はできるかもしれないけれど、それはこの人にとって幸せなだろうか……意識もなく栄養も摂れない状況で、ただ延命するのは、倫理的に反しているのではないかというモヤモヤがありました。もちろん、循環器医としては治せる病は治すべきという思いもありました。
なかには、患者本人は延命治療を望まなくとも、患者家族が延命を希望し、板挟みになることもありました。意見や考えが混然としているなかで、周囲から早い決断を迫られているときは辛かったですね。
循環器医という専門家としての立場が求められている一方で、患者やその家族の意向を尊重した説明やコミュニケーションを取れるようになりたかったんです。当時を振り返ったとき、その答えが「緩和ケア」だったと思います。
患者さんの意思決定する力を最大化し、関わる人々が納得感をもって意思決定できるコミュニケーション、すなわち「意思決定支援」は緩和ケアの1つであるということを教えてもらいました。
地域で心不全患者の“ホスピス”を構築
—大森先生は、福岡ハートネット病院にて在宅診療部門を立ち上げていらっしゃいます。その取り組みについて教えてください。
日本の医療現場では、末期がん患者の療養の場が整備されつつあります。その一つが、緩和ケア病棟や緩和ケアチームです。また在宅緩和ケアにおいて、末期がんでは医療保険での訪問看護が可能になり、在宅がん総合診療料の算定も可能です。それと比較すると、末期心不全の方が専門的緩和ケアを受けられる場所や体制は整備が不十分です。
そのため、急性期病院や中小病院、診療所が連携し、在宅医療や介護施設とともネットワークを構築して、フットワーク軽く、地域全体で末期心不全患者を診る体制を構築することを考えました。
現在、そのモデルとして福岡ハートネット病院がまちの中心的存在、コミュニティホスピタルとしてあるべき姿をつくっています。当院の急性期病床、地域包括ケア病床、リハビリテーション、在宅医療機能などを活かし、地域医療・介護機関と連携。心不全患者さんにとって、住み慣れた地域で完結する、医療体制を整えようと取り組んでいます。
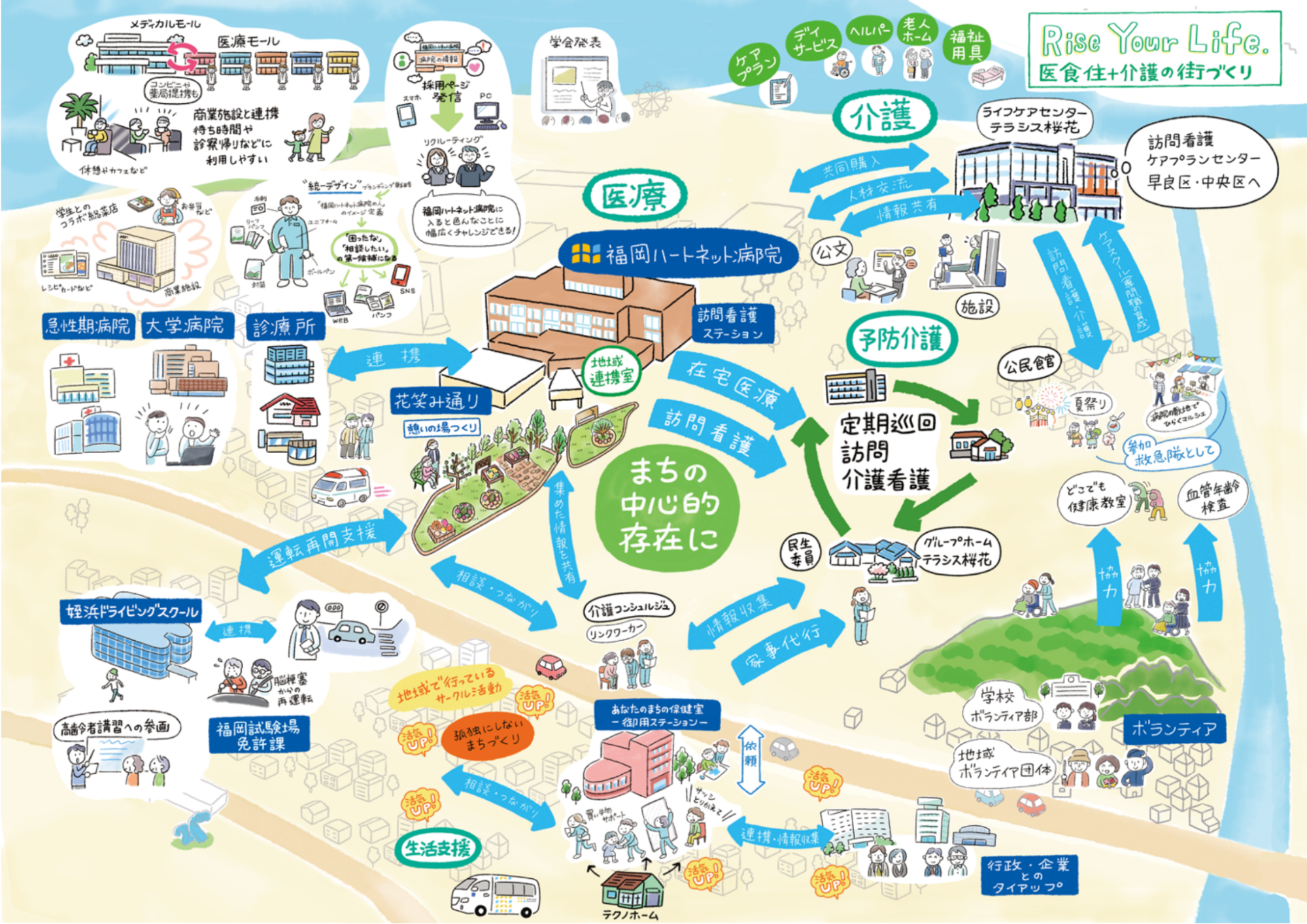
先日、このネットワークを有効活用できた事例がありました。
独居で90歳の心不全患者さんです。担当の訪問看護職員から、息切れの発現により、自宅療養の不安を訴えていると報告を受けました。往診を行い、診察所見や体重変化、バイタルサインを確認しましたが、高次医療機関に入院するほどの状態ではありませんでした。しかし、どこか元気がなく違和感があったため、当院の地域包括ケア病棟で検査や投薬調整を目的に入院という形をとりました。
実際に検査をしてみると、心不全の状態がことのほか悪化していることがわかりました。入院数日後には状態が急激に悪化しましたが、素早く対応でき、現在は自宅で過ごしています。
心不全患者は病状が急激に悪化することがあり、かつその前兆も詳しく検査しないとわからないこともあります。もし、自宅療養を続けていた場合、状態が急激に悪化して高次医療機関に救急搬送されていたでしょう。このようにフットワーク軽く、地域医療に貢献できるコミュニティホスピタルが、末期心不全患者さんを診る「ハブ」の存在になるポテンシャルがあることを感じました。
持続可能な組織、仕組みづくりを目指して
ー先生の今後の展望について教えてください。
そうですね。まずは福岡ハートネット病院を、頴田病院のようなコミュニティホスピタルとして機能できるように貢献したいですね。
現在、幸いにも病院の運営は順調ですが、今後も同じように維持できるかはわかりません。持続可能な体制をつくることは、最重要だと考えています。
そのためにも、訪問診療部門の規模拡大を考えています。在宅でも入院診療と同様の治療が受けられる、柔軟に対応できる、いわゆる米国で言う「Hospital at Home*」の実現です。自宅でも抗がん剤ができる、自宅でも心不全の急性期治療ができる程度の余力を持つ組織に成長させたいですね。
Hospital at Home*:自宅で病院と同等のレベルの急性期医療を提供する医療モデルのこと。「急性期在宅医療」とも呼ばれる。
研修医時代のやりがいはカテーテル手技の向上や新しい知識の習得でした。内科・循環器・緩和医療の専門医となり、次は地域や社会にどれだけ価値貢献できるか、仕組み作りができるかだと思っています。今は患者さんの笑顔を見たときや、地域の方々と連携して、まちの医療に貢献できている実感があるときにやりがいを感じてます。
今後の夢ですが、末期心不全の方が安心して過ごせる住まい「心不全のホスピスを創りたい」と考えています。すでにがんや神経難病が入居できるホスピス型の有料老人ホームはありますが、心不全は制度上難しいのが現状です。先ほどの事例の方も、住まいの問題を抱えており、末期心不全であっても安心して過ごせるような住まいの提供に関心があります。























