
記事のトピックス
- 在宅医療従事医師の満足度は高く、約5割が「非常に満足」「満足」と回答。
- 年代別では40歳代以下の若手医師で満足度が高い傾向。
- 訪問診療開始前に感じる不安は「診療スキル」「家族対応」への不安が最多。
- 若手医師は「キャリア形成」や「教育体制」、中高年医師は「経済面」「多職種連携」に不安を抱えている。
- 訪問診療を行う医療機関の教育体制が医師の参入障壁となっている可能性。
- 「同行指導」「実践型研修」「多職種連携研修」など、現場に即した教育内容が求められる。
アンケート調査概要
実施時期 : 2025年1月31日~2025年4月12日
調査方法 : Webアンケート
調査対象者 : 在宅医療カレッジ会員・在宅医療カレッジWEBサイト閲覧者等
有効回答数 : 178名
①なぜ今、在宅医療が問われるのか
日本社会は急速に高齢化が進んでおり、2025年には団塊の世代が後期高齢者(75歳以上)に達するとされている。
このような状況において、医療提供体制の地域分散と多様化が求められる中で、在宅医療の重要性はますます高まっている。
病院中心の医療から地域・生活の場へとシフトするなか、医師が患者の自宅を訪れて診療を行う「訪問診療」は、医療とケアをつなぐ中核的役割を担う存在として注目されている。
しかし、訪問診療は外来診療や入院診療とは異なるスキルや判断力、そして家族を含めた関係調整能力が必要とされる領域である。
どのような背景を持つ医師が在宅医療に従事しており、どのような課題を感じているのか。
それらの実態を明らかにするため、本稿では「在宅医療に従事する医師へのアンケート調査結果」をもとに現場の声を読み解き、今後の制度的・組織的課題について提言する。
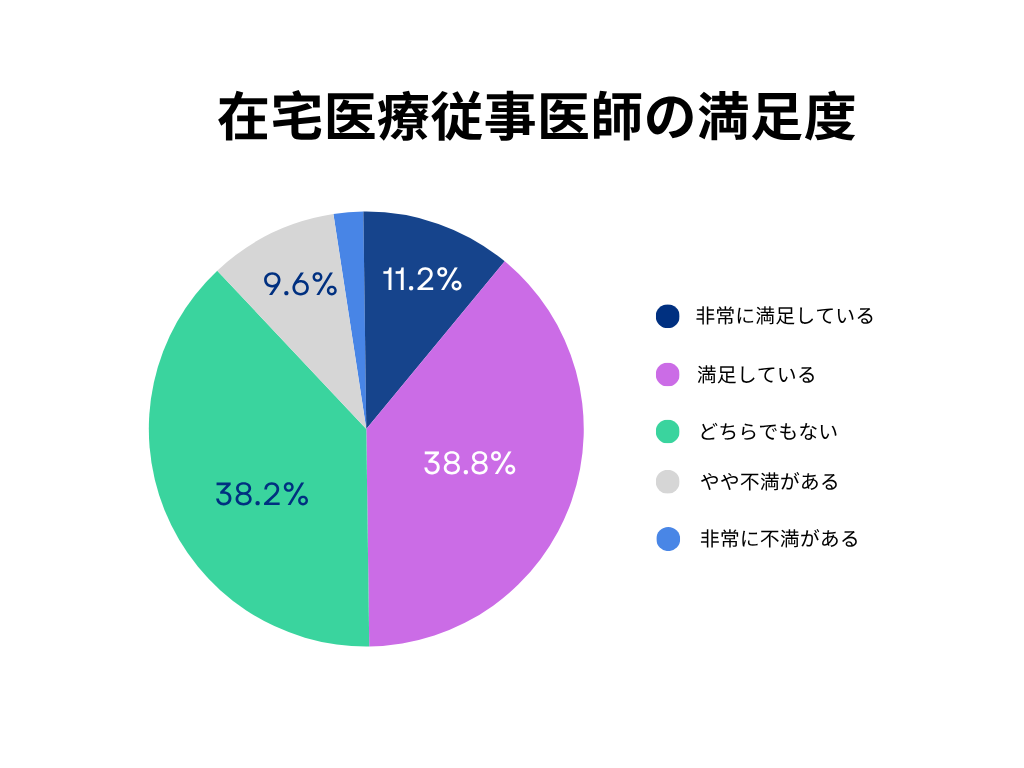
②在宅医療従事医師の満足度は総じて高い
アンケートに回答した医師178名のうち、”訪問診療に携わってみての満足度”は「非常に満足している」11.2%、「満足している」38.8%と、全体の50%がポジティブな評価をしていることが明らかになった(図1)。
これは、訪問診療という働き方が医師にとって十分にやりがいあるものであることを示している。
自由記述では、「患者の生活の場に寄り添える」「人生の最期に深く関わることができる」「診療に自らの裁量が活かせる」といった声が目立ち、従来の病院中心の診療とは異なる人間関係の深さや、柔軟な働き方に魅力を感じている医師が多いことが伺えた。
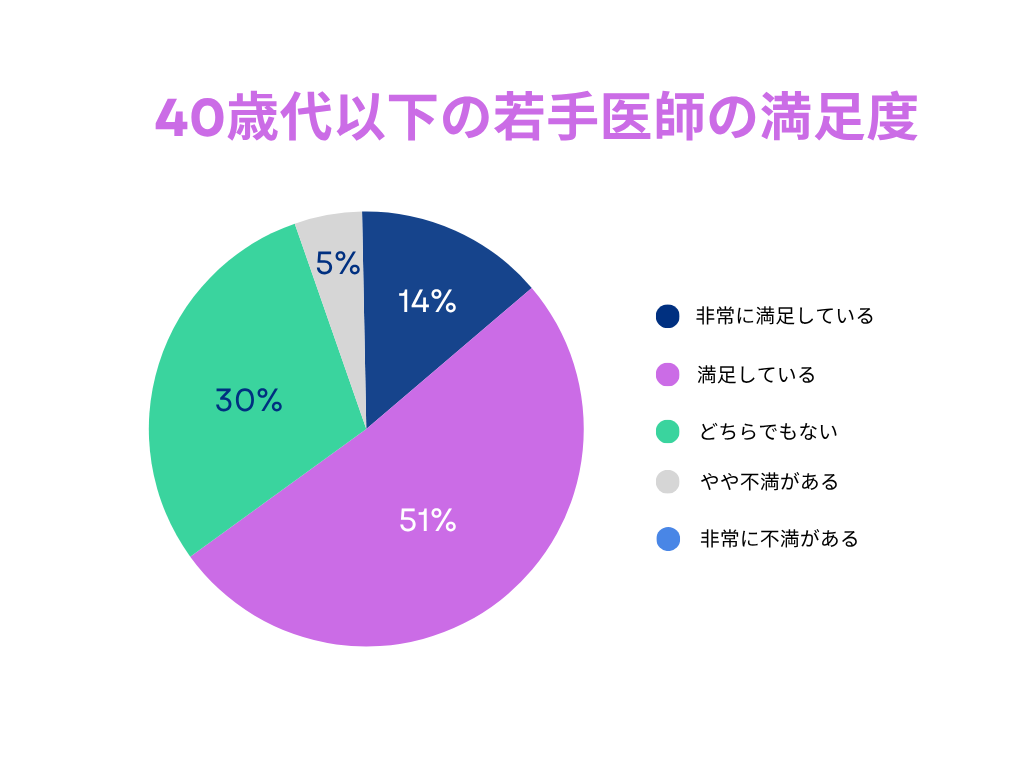
③年代別では40歳代以下の若手医師で満足度が高い傾向
特に40歳代以下(若手医師)・50歳代以上(経験者医師)の2群に分析すると、40歳代以下では「非常に満足している」「満足している」と回答したものが43名中で28名と約半数が満足していることがわかった(図2)。
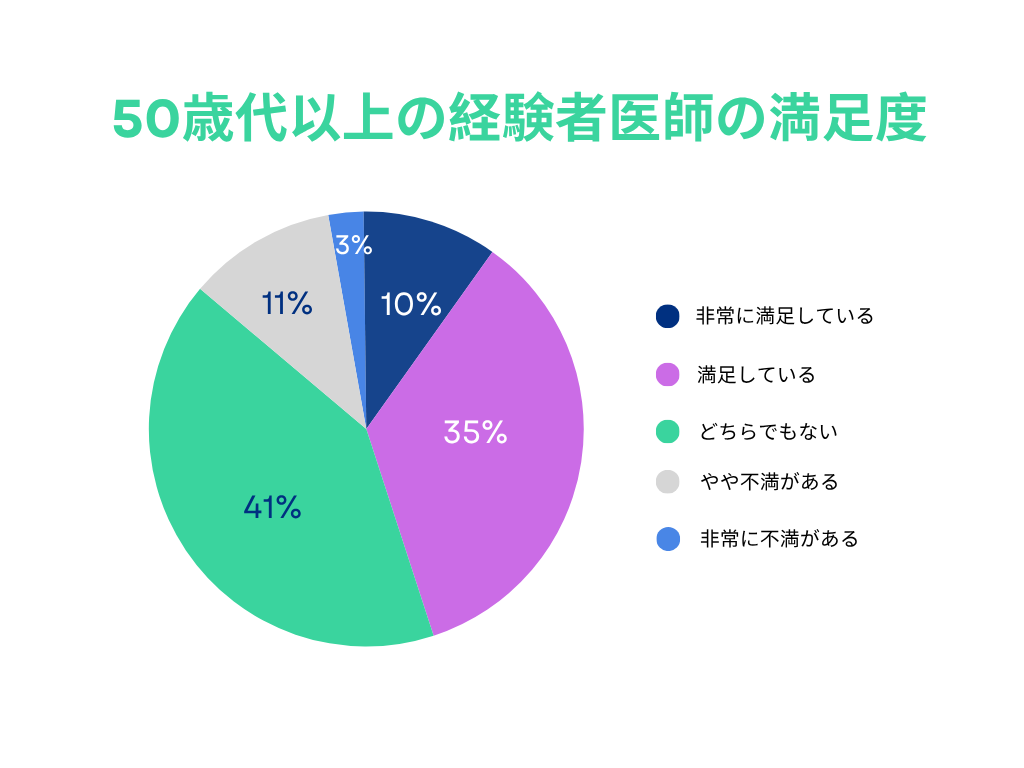
一方で、50歳代以上では、「非常に満足している」「満足している」と回答したものが135名中で61名と約4割が満足していることがわかった(図3)。
まず、40歳代以下の医師においては、訪問診療における新たなキャリアの可能性や、柔軟な働き方への期待が満足度に直結していると考えられる。
アンケートの自由記述からも、「患者との距離の近さに魅力を感じた」「自分の裁量で働ける在宅医療にやりがいを感じる」といった声が多く、医師としての価値観の多様化に在宅医療が合致していることが背景にあるとみられる。
一方で、50歳代以上の医師は、長年の病院勤務を経たうえで在宅医療へと移行しているケースが多く、その移行過程での環境変化や業務スタイルの違いが、満足度に影響していると考えられる。
実際、訪問診療の現場では「一人での判断が多く不安」「病院と異なりサポート体制が限定的」といった意見も散見され、これまでの慣れ親しんだ勤務環境との差異に戸惑いを感じる医師も少なくない。
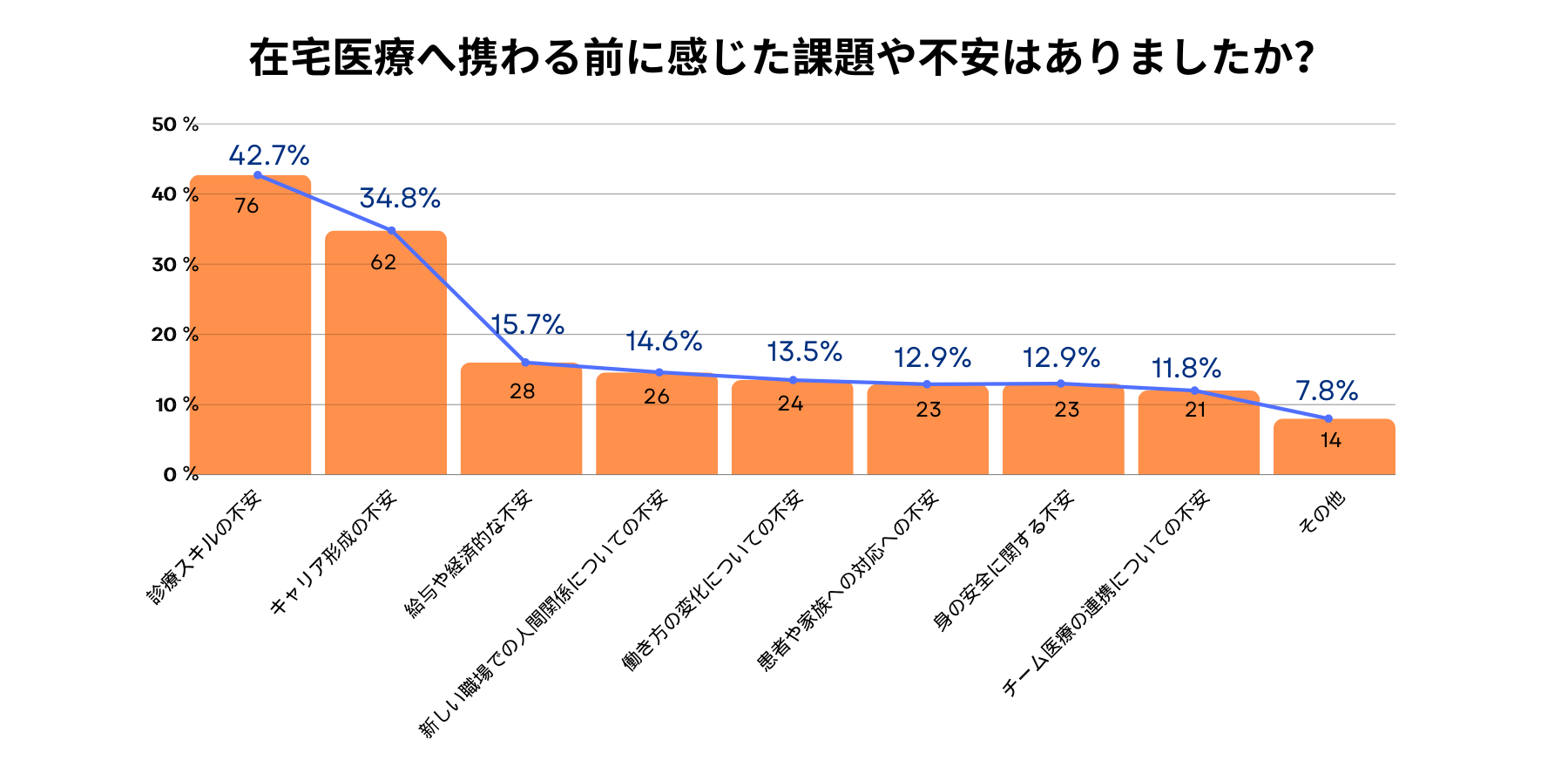
④医師が訪問診療に参入する際の不安
アンケートに回答した医師178名のうち、”在宅医療へ携わる前に感じた課題や不安”について確認すると以下のような結果になった。
診療スキルへの不安:76人(回答者中最多)
患者や家族への対応への不安:62人
チーム医療の連携への不安:28人
働き方の変化への不安:26人
一方で、40歳代以下(若手医師)・50歳代以上(経験者医師)の2群に分析すると、両群においても、在宅医療への参入に際してさまざまな不安を抱えていることも本調査から明らかとなった。
訪問診療に関する不安要因として多く挙げられたのは以下の通りである
40歳代以下 (図5)、50歳代以上(図6)ともに、多くみられる不安は「診療スキルへの不安」、「家族対応への不安」であり、年代関係なく類似した不安がみられることがわかった。また、40歳代以下では「キャリア形成」や、「リスク管理等の身の安全に関する不安」が上位に挙げられた。
一方で、50歳代以上では「給与・経済面」や、「チーム医療・連携面」に関する不安が上位に挙げられた。
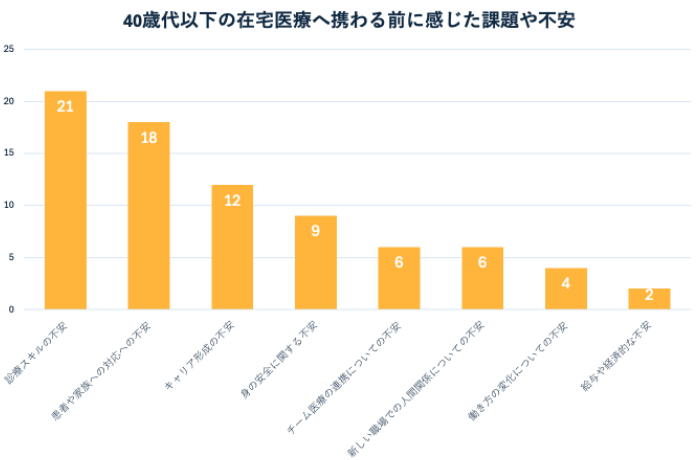
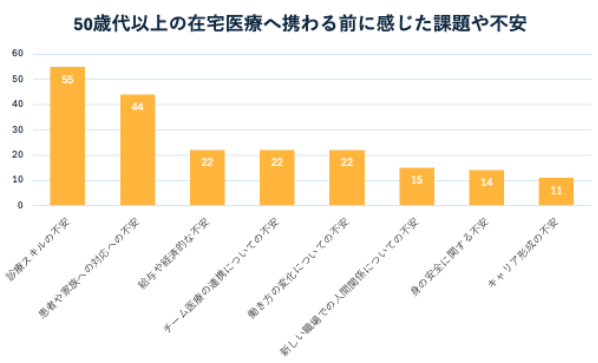
⑤経験不足が不安の背景にある
訪問診療では、医療機器や支援資源が限られる中で、迅速かつ多角的な判断が求められる。
そのため、臨床経験が少ない若手医師にとっては、患者の多様な疾患・状況に対応する自信が十分でないことが想定される。
加えて経験豊富な医師においても、「在宅では家族への説明や安心感の提供も求められる。
これが外来よりずっと難しい」という声もあり、家族対応力の必要性とそのプレッシャーを感じている医師が多い。
こうした声は、今後の在宅医療を担う医師の参入を妨げる一因となる可能性があり、対策が求められる。
⑥経験豊富な医師の役割と教育体制の整備
経験豊富な医師は在宅医療でも実践が豊富であり、教育的な視点からも貢献していくことが期待される。
彼らの臨床的・人間関係的な知見を若手に共有することができれば、若手医師の不安を和らげると同時に、訪問診療の質的向上にも寄与するだろう。
実際に「先輩医師の同行が非常に心強かった」「複雑なケースの判断を現場で学べた」といった記述もあり、現場でのOJTの価値が強調されている。
⑦教育体制の未整備が参入障壁に
しかしながら、「訪問診療に従事するにあたり十分な研修を受けた」と答えた医師はごく少数であることが予想され、多くの医師が十分な教育体制が提供されず現場に出ている可能性がある。
これでは若手医師が安心して参入できず、人材確保にも悪影響を及ぼす。
教育体制に関しては、以下のような整備が急務である。
- 初期・中堅医師向けの段階的な研修プログラム
- 実地同行によるOJTの制度化とマニュアル整備
- 家族対応や地域連携を含めたロールプレイ型研修
- 多職種連携のチーム医療を体験するプログラム
訪問診療クリニックがこれらの仕組みを持つことで、若手医師の不安を解消し、持続的な診療体制を築くことができる。
⑧若手医師からの教育内容の期待
訪問診療に対する若手医師の関心は確実に高まりつつあるが、現場に出るにあたっての不安や戸惑いは依然として大きい。
今回の調査においても、若手医師の多くが「診療スキルの不安」「家族対応への不安」など、実践的な能力の不足を訴えており、それに対応した具体的な教育内容を求めていることが明らかとなった。
特に求められているのは、「ベテラン医師による同行指導」「模擬患者を用いた実践的研修」「緊急対応のロールプレイ訓練」など、知識習得にとどまらない、現場に即した体験型の教育である。
アンケートの自由記述では、「初期の1〜2ヶ月は経験者に同行させてほしい」「ケースレビュー形式の学習会があると心強い」「家族への説明の仕方をロールプレイで学びたい」といった要望が寄せられていた。
また、医師だけでなく、看護師・薬剤師・ケアマネジャーなどとの連携も重要であることから、「多職種合同研修」や「チームでのカンファレンス研修」を求める声も若手医師から上がっている。
こうした声は、単なる医療技術の習得だけでなく、地域包括ケアの担い手としての意識形成や関係構築力の養成も期待されていることを示している。
さらに一部の若手医師からは、eラーニングやオンライン症例検討会など、時間や場所を選ばずに学べる手段への期待も挙げられており、特に子育て中の医師や二次医療機関との兼業を行う医師にとっては、柔軟な学習機会の整備が喫緊の課題となっている。
このように、若手医師が安心して訪問診療の現場に参入できるようにするためには、多様なニーズに対応した教育プログラムの開発と制度化が不可欠である。
単に研修機会を設けるだけでなく、「経験に基づいた教育」「双方向性の学び」「多職種連携に通じた実践的内容」が強く求められている。
⑨在宅医療の未来に向けて
在宅医療の現場では、経験者医師の満足度と熟練度の高さが際立つ一方、若手医師の不安と教育体制の未整備が明確な課題として浮き彫りとなった。超高齢社会の進展に伴い、在宅医療の担い手は今後ますます必要とされる。だが、今のままでは若手医師の参入を促すには不十分である。
教育体制は「贅沢な投資」ではなく、今後の在宅医療を維持・拡大していくために不可欠な基盤である。
訪問診療クリニックをはじめとする現場が、経験ある医師の知見を若手へ継承し、段階的な教育・支援体制を構築することが急務である。
在宅医療は単なる医療サービスではない。
医師・看護師・多職種が一体となって、地域で暮らし続ける高齢者を支える「生き方の医療」である。
これを支えるのは、一人ひとりの医師の情熱と、それを支える教育の力にほかならない。
アンケートが示す在宅医療の実態と課題(監修:家庭医療専門医 荒 隆紀医師からのコメント)
在宅医療は、医師にとって「患者の生活に伴走する」という醍醐味を実感できる一方、臨床スキルや家族対応の難しさ、孤独な環境下での判断の重圧など、独特のハードルがある分野です。
本調査が示すように、特に若手医師が「キャリア形成」や「安全面」に不安を抱え、経験者も「経済面」「連携」に課題を感じている現状は、極めて現実的な声だと感じました。
在宅医療の未来を支えるには、先輩医師による同行指導や多職種連携のロールプレイなど、机上の知識を超えた実践的な教育が不可欠です。
私が所属していた法人では、新入医師に対してBad News Tellingのシミュレーション試験を実施し、多職種でフィードバックをすることを実施するなどの工夫をしていました。
患者の最期に寄り添い、その人らしい人生を支える訪問診療は、まさに「生き方をサポートする医療」。
新しくこの分野に入ってこられた医師が安心して一歩を踏み出せるよう、教育体制の整備と、経験を次世代に伝える仕組みづくりが急務だと強く感じます。























