
今回は、東京都江東区にある医療法人社団悠翔会くらしケアクリニック城東院長・田中顕道先生にお話を伺いました。
医療の選択肢が多い首都圏で、どのようにかかりつけ医を浸透させていくか。地域のかかりつけ医として、東京でプライマリ・ケアを実践されている田中先生。
首都圏で選ばれるクリニック・かかりつけ医になるための、活動や想いをお聞きしました。
医療法人社団悠翔会 くらしケアクリニック城東 院長
田中 顕道 先生
2013年熊本大学医学部卒業。2016年より熊本大学総合診療科の家庭医療専門医研修を開始し、公立玉名中央病院(現、くまもと県北病院)、熊本赤十字病院、安成医院等に勤務。2019年に上京し、東京城東病院総合診療科勤務を経て、2021年に医療法人社団悠翔会に入社。2023年6月よりくらしケアクリニック城東の院長に就任。一般社団法人日本プライマリ・ケア連合学会認定家庭医療専門医・指導医、一般社団法人日本専門医機構認定総合診療専門医・指導医。臨床の傍ら東京慈恵会医科大学・臨床疫学研究部で家庭医療の研究も行う。
くらしケアクリニック城東
https://kurashi-care-joto.com/
地域によって異なる家族背景や医療の現状
私が後期研修を行った診療所は人口5,000人くらいの小さな町の唯一の医療機関でした。その診療所で勤務して印象に残ったことは、都市部に比べて核家族が少なく、家族の介護力が高いことでした。
ご近所付き合いの文化も続いており、1日1回は近所の人が様子を見に行ってくれるような、インフォーマルなリソースもありました。
そのような環境に比べると、核家族が多い都市部では家族の介護力に課題があるケースがあります。
ご家族が離れて暮らしているケースも多く、仕事で診療時の同席が難しかったり、連絡が取りづらかったりすることもあります。
高齢独居のケースも東京23区の方が多い印象です。若い頃に東京に出てきて、そのまま一人暮らしをされている高齢者も多いと感じます。ご家族はいるけれど、連絡を取りたくないという方もいれば、離れて生活している分、ご家族への思いがより強い方もいます。東京も含めた都市部に特徴的な、家族背景の複雑性があります。
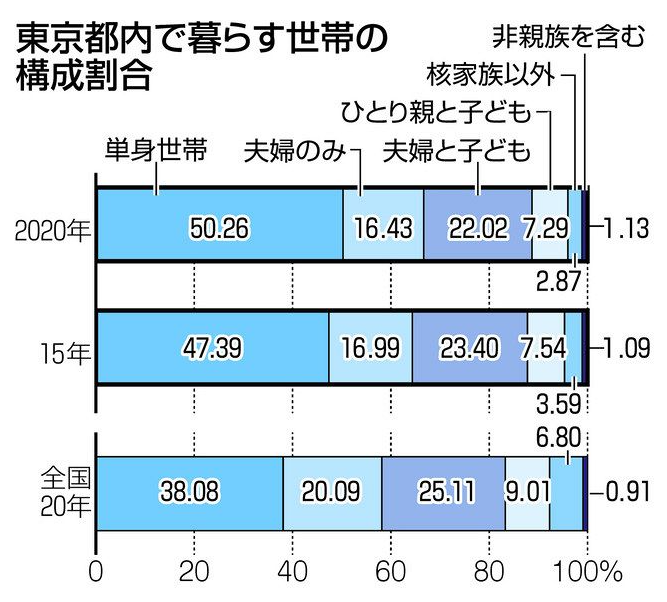 引用)東京新聞|東京都内の世帯、半分以上が一人暮らし単身世帯の比率は50.26%<深掘りこの数字>
引用)東京新聞|東京都内の世帯、半分以上が一人暮らし単身世帯の比率は50.26%<深掘りこの数字>
もう1つの都市部の特徴として、医療資源の豊富さにより生じる弊害が挙げられます。
病院の数が限られた地域では、医療機関ごとの役割が明確です。「救急で行くならここしかない」という状況なので、緊急性の高い患者さんの受入先の病院も間口を広く開けてくれています。都市部では高次医療機関の数も多く、交通網が整備されていることで、医療圏が広くなっています。患者さんが少し離れた病院を選ぶことも多く、病院側もその地域における最後の砦のような意識を持ちにくいような環境であると考えます。
診療所と病院のやり取りや関係性も、医療資源が限られた地域では必然的に密度が高くなります。「〇〇診療所の〇〇先生なら、こういうことで困っているだろうな」と救急外来の医師が考えるくらいまで、お互いのことを理解し合っています。
東京のような都市部では医療機関が多いため、このような顔が見える関係性はなかなか構築しづらい状況です。
都市部では人口も医療機関の選択肢も多いことで、患者さんが医療に求める価値観も多様になりやすいと考えます。
「〇〇大学で診てもらいたい」「専門の医療機関で診てもらいたい」と求められることもあります。都市部のプライマリ・ケアの難しさの1つと言えます。
都市部でいかに「かかりつけ医」を浸透させるか
外来診療をしていると、4つ5つの医療機関に通っている患者さんが受診されるケースがあります。
「湿布はこのクリニック」「塗り薬はこの診療所」「血圧の薬はこの病院」と、複数の医療機関を受診されている状態です。
都市部では医療機関が豊富にあるため、疾患や症状ごとにそれぞれの専門科の医療機関に受診されているのだろうと考えます。
また、どんな症状でもまずは相談に乗る、「かかりつけ医」が、特に都市部の患者さんに広く認知されていない印象です。
「心臓を診ます」や「皮膚を診ます」というのは、患者さんにとってわかりやすいですが「どんな症状でも相談できる」というのはイメージが湧きにくいのかもしれません。
血圧の薬と一緒に、膝の関節注射やこころの不調についても相談に乗れることを伝えると、患者さんは結構驚かれます。
もちろん他の医療機関にかかってもらうことを全く制限しません。必要があれば紹介状も書きます。
どんな症状でもまずは相談できて、ある程度のところまでは1つの医療機関で総合的に対応ができること、状況に応じて専門の医療機関ともスムースに連携できることが伝われば「かかりつけ医」が少し身近に感じられるかなと思っています。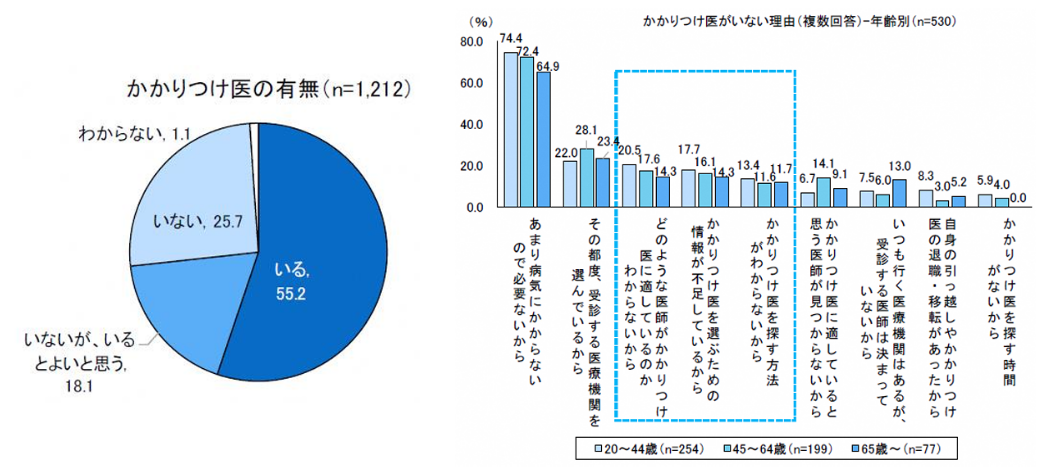
引用)第7回日本の医療に関する調査(日本医師会総合政策研究機構)(令和2年7月)|令和4年7月20日第10回第8次医療計画等に関する検討会
都市部の医療機関は、競合が多く、経営的な観点では大変な環境です。首都圏には、プライマリ・ケアの診療所だけでなく、専門の診療所も含めて非常に多くの医療機関があります。
その中で「かかりつけ医」をどうやって浸透させていくか。自分たちの立ち位置を明確にして、患者さんに対してメリットやインパクトを出せるかは難しさでもあり、やりがいでもありますね。
東京23区内で自分たちのコンセプトに基づき、医療の質と経営の質を両立できることを示せれば、都市型プライマリ・ケア診療所として、1つの大きな成果になると考えます。
病院と診療所で尊重し合い地域の患者さんを守る
私が病院で働いていたとき、困っていることを率直に相談してくれる診療所の先生とはやり取りがしやすいと感じていました。
病院を受診する理由が明確でないと、受け入れる側も困ります。
病院側も診療所側も、お互いの立場を尊重・配慮することが大切だと思います。
現在私は診療所から病院に相談する立場ですが、相談するときは次のことに注意しています。
- 診療所での診療の経過を正確かつ迅速に伝える
- 患者さんがどの程度の状態になれば、診療所で引き継げるかを共有する
- 退院後、施設に入居する可能性がある場合は、訪問できる施設の情報を提供する
診療所から病院へ、病院から診療所へのケアの移行がスムースになるように、適切な情報共有や体制整備に注力しています。
医療のICT化にも柔軟に対応する
オンライン診療など、医療のICTの普及は目覚ましく、今後も進化を続け、10年で大きく変わるかもしれません。プライマリ・ケアの分野にも、これまでの価値観が壊れるくらいの変化が起こる可能性があり、柔軟に対応していかないといけないと思います。
その一方で、医師や看護師が患者さんの元にうかがって、話をしたり、ケアをしたりすることは患者さんにとっての安心感という意味では変わらないと考えます。
患者さんと会って、話して、触れることを私たちは重要視しています。その上で、ICTも上手に利用して、医療の質や患者さんの満足度を上げていけたらよいと考えます。
プライマリ・ケアの魅力を若い世代の医療従事者に伝えていく
患者さんに対する普及活動はもちろん、医療従事者に対してもプライマリ・ケアの必要性を伝えていくことも重要だと思います。
地域医療を担う診療所やプライマリ・ケアに親和性の高い病院がタッグを組み、普及活動をしていくことが大切ですね。
医療従事者の中でも、プライマリ・ケアに関して知見がある方とそうでない方に結構分かれています。
医学部生や看護学生、若い世代の医師や看護師のトレーニングの場が総合病院になってしまうことが多いため、プライマリ・ケアに触れる機会が少ないことも1つの要因だと考えます。
プライマリ・ケアが若い医療従事者の進路選択の1つになるように、私たち上の世代も教育にも積極的に取り組んでいかなくてはなりません。
医学生や若い世代の医師への啓蒙活動を行い、プライマリ・ケアに触れる機会を増やしていきたいです。
医師のキャリアにプライマリ・ケアが選択肢に挙がり、この分野で質の高い医療の提供を目指す医師が増えていってくれたら嬉しく思います。



















