在宅医療が推進される背景|医療法人悠翔会理事長|佐々木 淳先生
- #在宅医療全般

※こちらの記事は在宅医療従事者のための動画プラットフォーム「peer study 在宅医療カレッジ」のプレミアムセミナーの内容の一部を公開したものです。
講師
医療法人社団悠翔会 理事長・診療部長
佐々木 淳
チャプター
- 在宅医療が推進される背景
- 高齢者の入院はリスク
- 在宅医療の役割
- 求められる在宅医療とは
- 在宅医療で起こっている課題
- 在宅医療における看取り機能
- ソーシャルキャピタル
在宅医療が推進される背景
在宅医療が推進される背景、在宅医療を始める前に知っておくべきことについて今日はお話をしたいと思います。
最初に私たちの法人の簡単な紹介をさせていただきます。
私たち医療法人社団悠翔会は2006年に創業しました在宅医療を専門とするクリニックのグループです。
現在首都圏に18か所、それ以外にも沖縄県や鹿児島県の離島などの人口減少地域も含めて
全国で在宅医療や総合診療を提供しております。
私たちの主たる診療圏である東京では何が起こっているかということを
最初にお話ししたいと思います。
このコロナ禍では東京の救急医療が逼迫し
時に医療崩壊と言われる状況が起こったことは皆さんも記憶に新しいかと思いますが
実はコロナ前から東京消防庁は1年間に70万人を超える方を病院に運んでいたんですね。
この搬送数というのはずっと右肩上がりで増え続けています。
そしてこのコロナ禍においては80万件を突破しました。
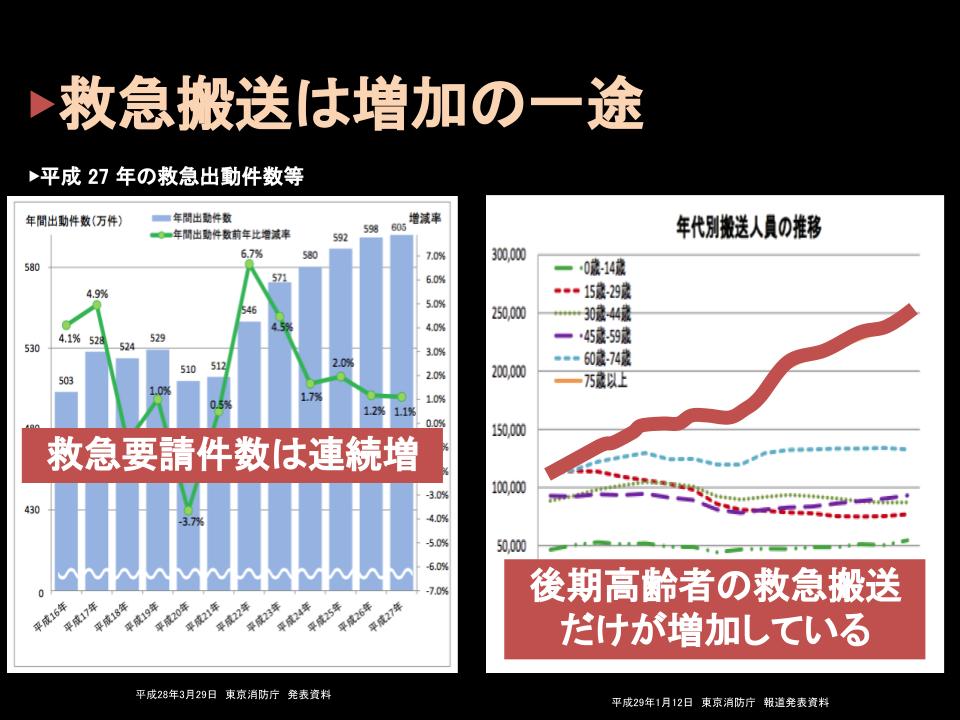
この搬送される人たちの内訳を年代別に見てみますと
ここ30年、実は増え続けているのは後期高齢者の搬送だけだということもお分かりいただけると思います。
75歳以上の高齢者はぐっと増え続けていますが
それ以外の年齢層の救急搬送というのは実は増えていないんですね。
この搬送される人たちを病院で診てみますと
実は搬送される高齢者の過半数は軽症だということもわかっています。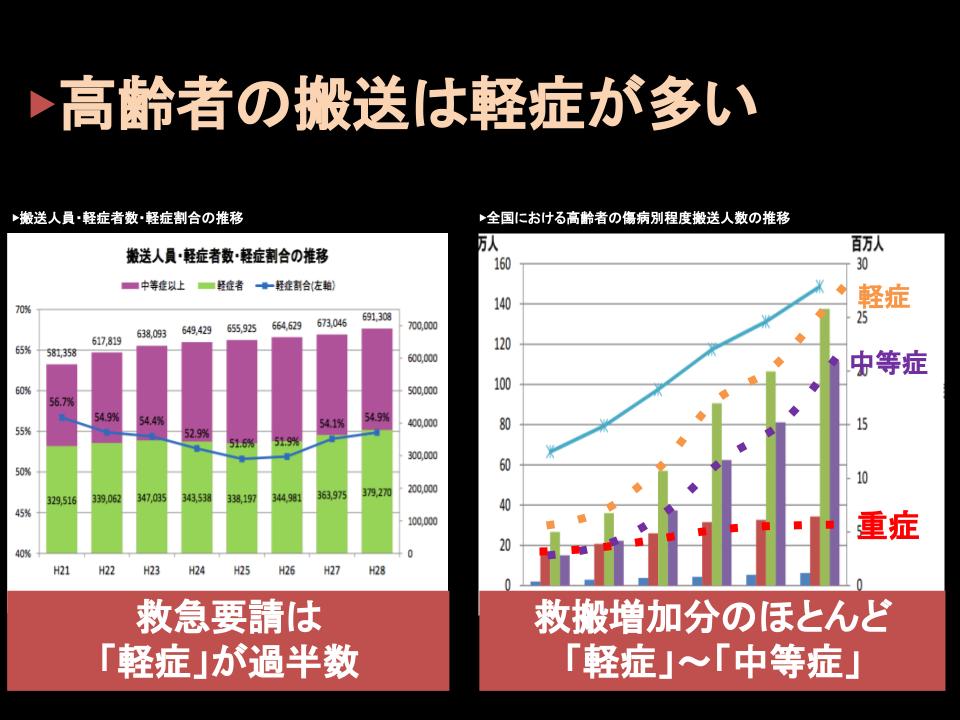
現在搬送される高齢者の55%は軽症で、25%が中等症ですね。
少なくとも入院が必要のない人たちが搬送件数の半数以上を占めているということになります。
そしてこれは全国で搬送される高齢者の重症度を見たものですが
平成元年から見てみますと増加し続けているのは
実は軽症や中等症の搬送ばかりで
重症の搬送というのは実はあまり増えていないんだということもお分かりいただけると思います。
全国各地で救急医療システムが非常に逼迫をしていますが
逼迫させているのは実は救急搬送が必ずしも必要のない後期高齢者の搬送が増えているからだ
ということはお分かりいただけると思います。
ではなぜこのようなことが起こるのでしょうか。
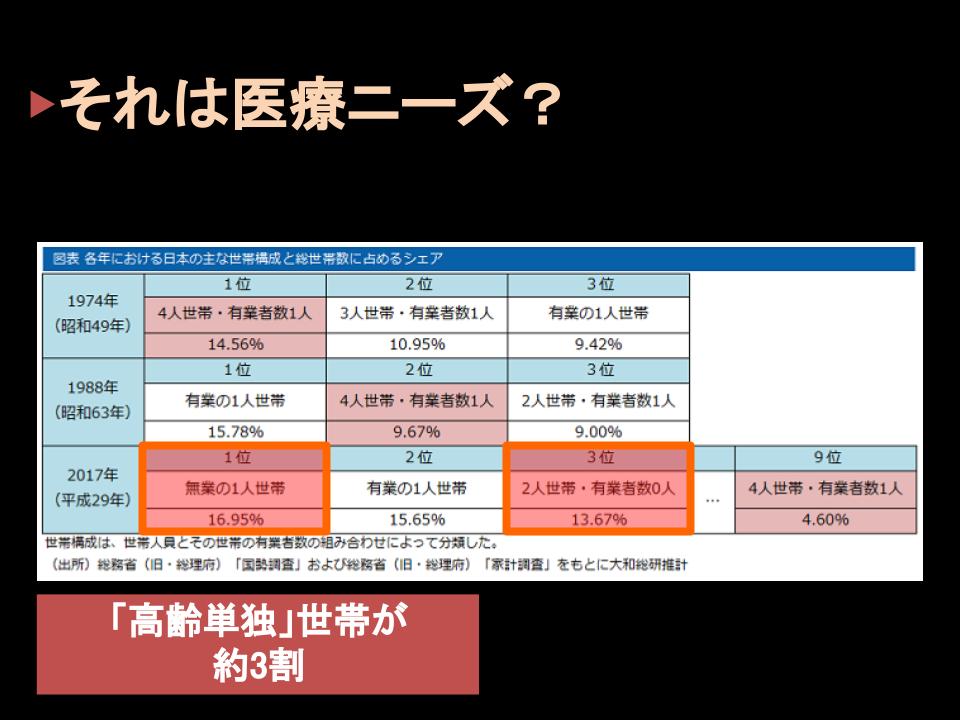
実は一つは社会的な変化、特に世帯構成の変化が関係しているのではないかというふうに考えられます。
例えば1974年、まさに私が生まれた頃ですけれども
その頃日本の世帯構成で一番多かったのは「4人世帯で有業者1人」、
お父さん・お母さん・子ども2人という世帯が一番多く、15%ですね。
その次がお父さん・お母さん・子ども1人、これが11%。
ちなみにうちの家はお父さん・お母さん・子ども3人だったのでここには入っていないんですが
いずれにしても若い両親と子供たちという若い世帯が
日本の世帯構成の大部分を占めていたんですね。
このお父さん・お母さん・子ども2人というのがいわゆる標準世帯として
私たちの社会の制度やインフラを作っていく上で一つの指標とされてきました。
しかしこの標準世帯は昭和の終わりに近づきますと実は10%を割り込みます。
そして平成も終わりに近づきますとなんと5%を割り込みます。
代わりに世帯構成で一番多いのは無業の一人世帯。
大部分がおそらく高齢独居ですよね。これが17%。
その次が働いている世帯の一人暮らしですね。
その次が無業の二人世帯。おそらく大部分が老老世帯。
あるいは5080と言われている働かない息子さんと年金をもらっているお母さんという世帯なのかもしれませんが
いずれにしても日本の世帯は今、この高齢単独世帯というのが
いわゆる標準世帯になっているんだということです。
この高齢者一人暮らしの世帯で例えば休日夜間急に具合が悪くなったらどうしましょうか。
かかりつけのお医者さんがいるという方もいらっしゃるかと思います。
かかりつけのお医者さんに電話をします。
けれど休日夜間は電話がつながらないんですね。
そうすると遠方にいるご家族に電話をする。
家族は念のために病院に行けと言います。
だけど高齢者が夜一人で病院に行く、タクシーに乗るのも大変だとなったら
結局救急車を呼ぶしかないということがあるのかもしれません。
全国で高齢者の軽症の搬送が増えているという背景には
こうした世帯構成の変化というのが関わっているのかもしれない。
というのはこうした世帯構成の変化といった社会情勢の変化に
実は日本の医療提供体制というのが追い付いていないということがある、
そういう風に言い換えてもいいのかもしれません。






















