病床削減や入院期間の短縮により、従来の入院・外来依存の経営モデルだけでは安定した病院運営が難しくなっています。こうした環境の中で、経営改善と地域医療への貢献を両立する次の一手として注目されているのが 「訪問診療部門の立ち上げ」 です。
訪問診療は、退院後の患者フォローを自院で継続できるだけでなく、診療単価の高さや安定的な患者需要から、新たな収益源として大きな可能性があります。さらに、地域の介護事業者との連携強化や病院のブランド価値向上にもつながり、中長期的な経営戦略の柱となり得ます。
本記事では、中小病院が訪問診療を導入すべき理由と、その成功ポイントをわかりやすく解説します。
なぜ今、病院に訪問診療部門が必要なのか
日本は2025年に「団塊の世代」がすべて75歳以上となり、いわゆる「2025年問題」に直面します。医療需要は増加する一方で、医療・介護の現場では人材不足が深刻化し、入院中心の医療提供体制は限界を迎えつつあります。厚生労働省は、急性期から回復期、在宅までをつなぐ「地域包括ケアシステム」の構築を進め、病院には“入院から在宅への橋渡し役”としての役割が求められています。
病床削減や入院期間短縮といった政策の影響で、特に中小病院では病床稼働率の低下や外来患者数の伸び悩みが顕著です。従来の入院・外来収益モデルでは安定した経営が難しくなりつつあるなか、訪問診療部門の立ち上げが現実的な打開策として注目されています。
訪問診療は、通院が難しい患者さんの自宅を医師が定期的に訪問して診療を行う仕組みであり、病院がこれを担うことで、以下のようなメリットが得られます。
新たな収益源の確保と経営の安定化
多くの中小病院が抱える課題のひとつが、病床稼働率の低下です。急性期治療後の患者が早期に退院する流れが進む中、空床リスクを抱える病院にとって、訪問診療は入院・外来に続く新たな収益源としての役割を果たします。
在宅患者1人あたりの月間診療報酬は外来に比べ高単価であり、一定の患者数を確保できれば安定した収益基盤になります。
訪問診療部門が退院後の患者さんをケアすることで、入院期間の短縮や病床の有効活用も促進され、結果として病床回転率の向上にも寄与します。
患者満足度の向上
退院した患者さんが在宅療養に移行する際、フォローアップが不十分だと再入院率が上昇します。訪問診療部門を持つことで、病院が退院後の患者さんを継続的に診られるようになり、安定した「入院→在宅」への移行期ケアが質高く提供できます。
これにより、患者さん・ご家族に安心感を提供し、医療と介護の切れ目ない支援を実現できます。
地域貢献と病院のブランド力向上
地域住民が住み慣れた場所で安心して医療を受けられる環境を提供することは、病院の地域における存在価値を高め、信頼と評価を得ることに繋がります。これは、患者獲得だけでなく、優秀な医療スタッフの採用にも好影響を与えます。
多職種連携の促進
訪問診療は地域医療介護事業者との連携が必須です。地域のケアマネージャー、訪問看護ステーション、薬局などとの連携を深めることで、病院全体としての地域医療におけるネットワークが強化されます。
中小病院だからこそ、地域に根差したきめ細やかな医療提供が可能であり、地域のニーズに柔軟に対応できる強みがあるのです。
このように、訪問診療部門の設置は、単に新たな収益源を確保するだけでなく、病院経営に多角的なメリットをもたらします。
訪問診療部門立ち上げのロードマップ
訪問診療部門の立ち上げは、周到な準備と計画が成功の鍵を握ります。ここからは、訪問診療部門立ち上げのロードマップを解説します。
① 市場調査・診療圏分析
まずは、地域の人口構成、要介護認定者数、他の在宅医療提供機関の数を把握します。訪問診療はエリア内の患者数と移動距離が経営効率に直結するため、診療圏分析は欠かせません。
地域の高齢化状況と潜在患者層の把握
対象となる診療圏の高齢化率、要介護認定者数などを自治体の統計データなど情報から収集します。
退院後の継続的な医療が必要な患者(慢性疾患、がん末期など)や、通院が困難な患者のニーズを把握します。
また、自院の退院患者データから「在宅移行可能な患者層」を抽出するのもよいでしょう。
競合の分析
診療圏内に存在する訪問診療クリニック、他病院の訪問診療部門の数、規模、提供しているサービス内容、診療時間、専門分野などを調査します。
競合の強みと弱みを分析し、自院がどのような差別化を図れるかを検討します。例えば、特定疾患に特化した訪問診療、緩和ケアの提供、夜間・休日の緊急対応体制の充実などが考えられます。
連携先となる地域の医療機関・施設の分析
訪問診療を行うにあたり、連携先となる地域の居宅介護支援事業所、介護施設、薬局、訪問看護ステーションの分布を調査し、協力体制を築けるかを確認します。地域の医療・介護資源の「空白地帯」を見つけることも重要です。
▼貴院周辺の在宅医療ニーズを調べてみませんか?訪問診療に特化した無料診療圏調査受付中!お申し込みはこちら(記事パラメーターつけてください)
② 事業計画の策定
➀の調査で得られた結果や病院内部の状況(診療実績、人員体制、強みなど)から在宅医療の導入目的(退院支援の強化・新規事業としての展開など)を明確にします。
その目的に応じて適した事業計画を策定していきます。
収支計画は、診療単価・想定患者数・人員構成をもとに立てていきます。
初期投資としては、車両・医療機器・ICTシステム(電子カルテ、スケジュール管理など)のほか、人件費や事務体制構築の費用も考慮します。
収益シミュレーションと損益分岐点の算出
目標設定:
立ち上げから1年後、3年後の目標患者数、1日あたりの訪問件数、医師一人あたりの訪問件数などを具体的に設定します。
収入予測:
設定した目標に基づき、診療報酬からの収入をシミュレーションします。
費用予測:
人件費: 医師、看護師、医療事務スタッフ、運転手(必要であれば)などの給与、社会保険料
設備費: 訪問用車両の購入費またはリース料、ポータブル医療機器(エコー、心電計など)、ICTシステム(電子カルテ、情報共有ツール)の導入・運用費
消耗品費: 医薬品、医療材料、事務用品など
その他: 燃料費、車両保険料、通信費、広告宣伝費、研修費など
損益分岐点の算出:
初期投資額と月々の固定費・変動費を算出し、何件の訪問診療を行えば黒字転換できるのか、その患者数を明確にします。これにより、事業の実現可能性を判断し、具体的な目標値を設定できます。
複数のシナリオ(楽観的、標準的、悲観的)でシミュレーションを行い、リスクを評価します。
一般的には居宅患者を中心とした訪問診療の場合、月間患者数4、50名程度で黒字化が見込めるケースが多く、開始1年目から安定的に運営できるモデルも存在します。
③ チーム編成・体制設計
訪問診療は医師だけでなく、看護師、事務職、ドライバー、連携担当者などの多職種が関わるチーム医療です。
病院では、既存スタッフを一部兼務させることでスモールスタートが可能ですが、専任スタッフを配置することで診療・連携の質が高まります。
また、24時間対応は訪問診療の要ですが、スタッフへの負担が大きくなりがちです。複数名での当番制、外部のオンコール代行サービスとの連携、電話トリアージの導入、地域の訪問看護ステーションとの連携などで、負担を分散・軽減します。
④ 行政手続き
「在宅療養支援病院」の届出
「在宅療養支援病院」とは、24時間体制で在宅患者への医療提供を⾏う病院を指します。
在宅療養⽀援診療所(在⽀診)と⽐べ、病院としての受け⼊れ機能を持つ点が⼤きな特徴で、地域包括ケアの中で、診療所と病院の連携を結ぶハブ的存在といえます。
訪問診療を本格的に行う場合、「在宅療養支援病院」の施設基準を満たし、地方厚生局に届け出ることが推奨されます。これにより、在宅時医学総合管理料などの診療報酬点数が高く評価され、収益性が向上します。
在支病には1つの病院のみで施設基準を満たす「単独型」と複数のクリニックと連携して施設基準を満たす「連携型」の2パターンがあります。
「連携型」は、地域のクリニックと連携することで施設基準を満たすことができるため、単独で全ての要件をクリアする「単独型」に⽐べてハードルが格段に低くなります。
単独型‧連携型では診療報酬上の点数は変わらないため、多くの病院にとってはまずは「連携型」を目指すのが現実的と言えます。
自院の体制でどの基準(単独型か連携型か)を目指すかを決定し、必要な人員・設備投資を計画します。
行政への届出の流れ
各届出には、人員配置表、連携協定書、業務規程など、多岐にわたる書類が必要です。
書類作成には時間がかかるため、計画的に準備を進めることが重要です。不明な点があれば、管轄の地方厚生局に事前に相談することをお勧めします。
コンサルタントなどの専門家に依頼することも、スムーズな手続きのために有効な手段です。
⑤ 運用設計・業務フロー構築
診療スケジュールの作成、訪問ルート設計、連絡体制の整備など、業務設計を明確にします。
電子カルテやモバイル端末を用いたリアルタイム共有を導入することで、医師・看護師・事務などの院内の訪問診療チーム間、また地域の多職種との情報連携が格段にスムーズになります。
夜間・休日対応をどのように担保するかも、早期に検討すべきポイントです。
運営を軌道に乗せるための実務ポイント
紹介ルートの確保
訪問診療は、患者から直接問い合わせが来るケースは少なく、多くが他機関からの紹介です。地域連携体制の構築が、集患の成否を握ります。
院内の退院支援部門や地域包括支援センター、訪問看護ステーション、居宅介護支援事業所などとの連携を密にし、紹介フローを確立しましょう。
病院内で「退院後訪問診療相談窓口」を設けるのも有効です。
「顔の見える関係」の構築
地域の居宅介護支援事業所、地域包括支援センター、介護施設、訪問看護ステーションなどへ定期的に訪問し、担当者との人間関係を構築します。名刺交換だけでなく、情報交換や相談に応じる機会を積極的に設けます。
自院の訪問診療部門のサービス内容、強み、対応可能な疾患などを具体的に説明し、理解を深めてもらいます。
情報交換会・勉強会の開催
地域の医療・介護専門職を対象とした情報交換会や症例検討会、在宅医療に関する勉強会を定期的に開催します。
自院の医師や看護師が講師を務めることで、専門性をアピールし、信頼関係を深めます。
ICT活用
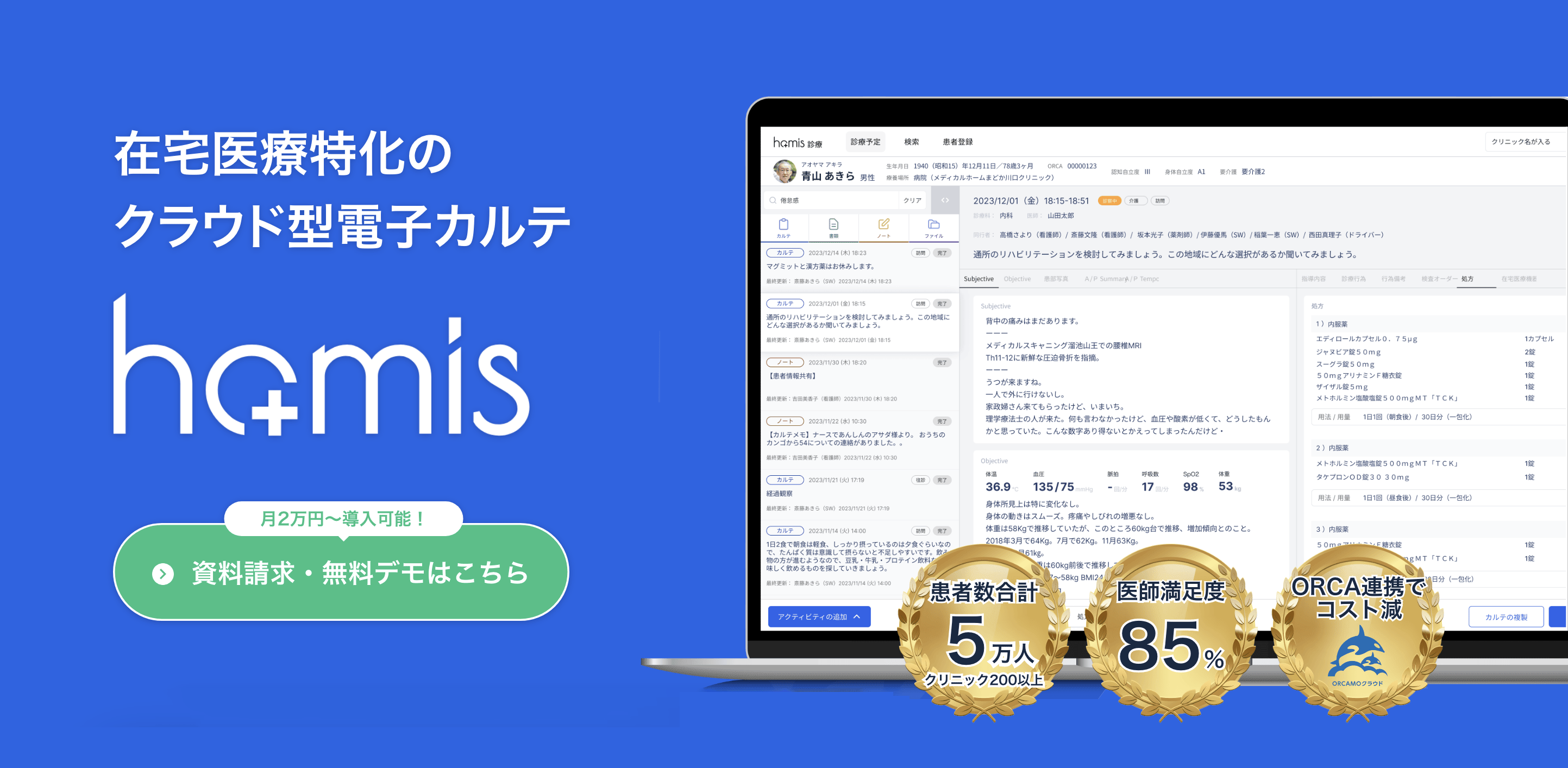
多くの病院ではオンプレミス型の電子カルテを利用していますが、訪問診療には必ずしも適していません。院内サーバーに依存するため、外出先からのアクセスが難しく、在宅医療の現場で求められる「機動性」や「リアルタイムな情報共有」に対応しづらいのが現状です。
そのため、訪問診療部門を立ち上げる際には、既存の院内カルテとは別に、訪問診療専用のクラウド型電子カルテを新たに導入するケースが多く見られます。
訪問診療では、病院スタッフだけでなく、地域の薬局、訪問看護ステーション、ケアマネジャーなど、多職種との連携が欠かせません。情報共有のしやすさを重視し、多職種間でスムーズに連携できる機能を備えたカルテを選ぶことが重要です。
さらに、スケジュール管理ツールを組み合わせることで、移動時間の最適化やキャンセル時の再調整も容易になります。
>>在宅医療向けクラウド型電子カルテ「homis」 詳しくはこちら
レセプト・請求体制の整備
在宅医療には、外来や入院とは異なる算定ルールが多数存在します。
専門知識が不足している場合や、人員リソースが限られている場合は、レセプト作成・点検を専門業者に委託するサービスを活用することも有効です。これにより、業務効率化と返戻率の低減が期待できます。
教育・研修
訪問診療未経験の医師・看護師・事務スタッフには、在宅医療の理念やマナー、緊急時対応、保険制度の理解などを体系的に学ぶ機会が必要です。
既存の外来・病棟スタッフが在宅医療へ関心を持てるよう、病院全体での啓発・教育を進めることも成功の鍵です。
>>在宅医療従事者のための動画学習プラットフォーム「Peer Study」詳しくはこちら
よくある課題と解決策
-
Q
訪問診療の採算性が取れるか不安です。
A事業開始前にモデル収支を作成し、黒字化ラインを明確にします。患者50名規模での損益分岐を把握することが重要です。
-
Q
医師確保が難しいです。
A常勤医と非常勤医を組み合わせたハイブリッド体制で対応している在宅療養支援病院が多いです。
-
Q
病院内の理解・協力がなかなか得られません。
A経営層・診療科長・看護部門などに訪問診療の意義を共有し、段階的に合意形成を進めます。
-
Q
オペレーションが煩雑にならないか心配です。
AICTシステムやアウトソーシングサービスを活用することで効率化を図ります。
課題はどの病院も共通しており、仕組みを整えれば早期に解決できます。
初期段階から外部専門家の助言を得ることで、立ち上げの失敗リスクを抑えることが可能です。
導入を成功させるためのパートナー選定のポイント
訪問診療部門の立ち上げは、医療制度や届け出手続き、運営ノウハウの理解が求められるため、すべてを自院でまかなうのは容易ではありません。
そこで近年増えているのが、専門コンサルティングや外部支援パートナーの活用です。
外部支援を導入することで、
- 立ち上げスピードの短縮
- 制度対応・届け出書類作成支援
- 医師・スタッフ採用や研修支援
- 業務設計・ICT導入のサポート
などのメリットが得られます。
自院のリソースを「診療・運営」に集中させるためにも、専門性の高い外部パートナーとの連携は有効な選択肢です。
在宅医療経営に特化したメディカルインフォマティクス株式会社では、病院の訪問診療部門立ち上げ支援も行っています。200以上(※)の在宅医療機関の支援実績で得られた知見をもとに病院での訪問診療部門立ち上げをサポートいたします。
(※)グループ全体
一般病院・療養型病院・地域包括ケア病棟など、在宅医療の導入目的(退院支援の強化・新規事業としての展開など)に応じて、最適なスキームをご提案し、立ち上げ後のフォローアップまで一気通貫で支援。事務長経験のあるコンサルタントが貴院の成長に伴走します。
まとめ
病院の訪問診療部門は、病院の新たな収益源であると同時に、地域包括ケアシステムを実現するための重要な機能です。
入院医療から在宅医療までを一貫して担う体制を整えることで、患者の生活を支え、地域に信頼される病院としての存在価値を高めることができます。
最初の一歩として、まずは地域の在宅医療ニーズを把握することから始めてみませんか?
地域内の在宅医療提ニーズや競合・連携機関を分析することで、訪問診療部門の事業性が具体的に見えてきます。
メディカルインフォマティクスでは病院周辺エリアの在宅医療ニーズ分析レポートを無料で提供しています。まだ構想段階という方もぜひお気軽にお申込みください。
地域とともに歩む病院経営の新しい形として、訪問診療部門の立ち上げを検討してみてはいかがでしょうか。